News & Message
認識氣管造口術 生命的長短不能決定,但生活的品質值得努力
撰文.圖/中國醫藥大學附設醫院 內科部胸腔暨重症系 陳韋成醫師
46歲的阿雄原本身強體壯,年初卻因流行性感冒併發肺炎與呼吸衰竭而插管治療,和死神拔河兩週後,狀況漸趨穩定。但氣管內管放置一段時間後,喉頭的異物感加上口腔和舌頭潰爛,讓已清醒的阿雄難受極了,又因肺部損傷,每次呼吸訓練就喘得不行,以致短期內無法脫離呼吸器。在醫師的建議下,他接受了氣管造口術,拿掉氣管內管,口腔衛生獲得改善,異物感也解除。此外,氣切管長度減為氣管內管的1/3,呼吸訓練更加順利,使他得以脫離呼吸器。出院後換成可以講話的氣切管,再過3個月,氣切管拿掉,阿雄終於恢復了過去的生活。

70歲的阿公中風後意識不清,臥病在床。半年來,他因肺炎合併呼吸衰竭插管,進出加護病房3次,其中一次併發敗血症,在鬼門關走了一遭。阿公的痰量很多,加上意識不清、不會咳痰,這才反覆導致肺炎與呼吸衰竭。家人經過討論,同意讓阿公接受氣管造口術,之後很快就脫離呼吸器,順利返家休養。阿公現在只要平時能好好拍背抽痰就僅需門診追蹤,不再是急救區的常客了。
什麼是氣管造口術?
氣管造口術,又稱氣管切開術,俗稱氣切,也就是提供穩定的人工氣道來維持呼吸。早在西元前3000多年的埃及文物,就可見到關於氣切的描繪。16世紀的醫師為扁桃腺膿瘍阻塞呼吸道的病人做氣切,是第一個成功案例的紀錄。現代醫療的很多臨床情境需要氣管造口,長期仰賴呼吸器的病人做氣管造口者更不在少數。
氣管造口術的位置是在聲門(約男性喉結的位置)之下、胸骨之上的氣管,做一個2公分左右的切口,置入氣切管,使呼吸的氣體經由造口進入氣管再到肺部(圖1),可保有上方的聲門,阻擋口水與分泌物進入氣道。因為不經過口腔,口腔的衛生和舒適度提高,對仰賴呼吸器的病人而言,生活品質大大加分。
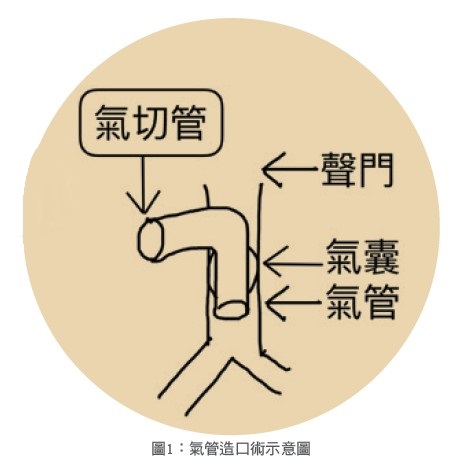
比起插管,氣管造口術的優勢何在?
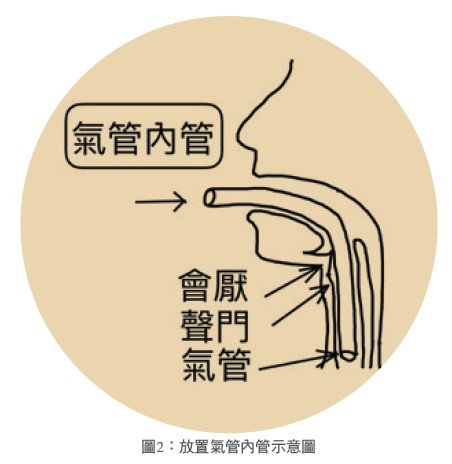
一般所說的插管,多指放置氣管內管。在呼吸衰竭等緊急情況下,氣管內管經口腔、咽喉,穿過聲門直達氣管,可維持氣道暢通,便於提供病人即時救護(圖2)。但長期放置氣管內管的影響是:門戶洞開的聲門無法阻擋從咽喉下來的口水,可能引發肺炎;整天張嘴含著氣管內管,氣管內管又壓迫喉頭,會造成病人疼痛不適;口腔衛生不易維護,嘴唇、舌頭容易因而潰爛;由於使用膠布固定管子,嘴巴附近的皮膚不易保持完整;插管時間一久,甚至會造成氣管的軟化。因此,如果當初插管的原因能夠解決,儘早拔管當然是比較好的。
然而,對於仰賴呼吸器維持生命的病人而言(例如呼吸衰竭,短時間內無法脫離呼吸器的阿雄),或是需要穩定氣道來幫助痰液排出的病人(例如因中風而意識不清,痰量多,需要反覆插管的阿公),做一個安全穩定的長期人工氣道就非常重要了!
相對於長期插管,氣管造口術的優勢是:可維持聲門阻擋口水的功能,減少併發肺炎的機率;氣切管長度僅為氣管內管的1/3,可減少呼吸訓練時的阻力,提高拔管機率;對於維持口腔清潔、減少喉頭疼痛和增加舒適感,以及提高病人的生活品質,也都很有幫助(表1)。
氣管造口後是不是就無法講話了?
說話,是利用胸部擠出氣體,經氣管到聲門,摩擦產生聲音。插管的病人因聲門洞開,加上有個防止漏氣的氣囊,氣體無法經過聲門摩擦,以致無法說話(圖2)。至於做了氣管造口的病人,有的可以說話,有的不能,這就要看使用氣切的原因了。
像是意識清楚的頸部腫瘤病患,為了維持氣道暢通而使用沒氣囊、有側孔的氣切管,這種情形是可以說話的。若是腦外傷、中風、腦部感染等意識不清的病患(例如中風阿公),因為語言功能來源的大腦已失去作用,所以本來就不能說話。至於仰賴呼吸器維生的患者,和插氣管內管一樣,為防止輸往肺部的氧氣漏氣,並減少口水進入肺部,使用的是有氣囊的氣切管,這時也會因為阻擋氣流經過聲門而不能說話。
再以前述的阿雄為例,他剛做氣管造口時仍需呼吸器,使用的是有氣囊的氣切管,故而沒辦法說話。隨著訓練的順利,脫離呼吸器之後,暫留氣切管作為抽痰的管道,這時因意識清楚,不需呼吸器,改換成無氣囊、有側孔的氣切管,如此便可以講話了。當肺炎和呼吸衰竭改善,氣切管順利拿掉,過了1週,氣管造口就自行癒合。
由此可知,能不能講話,病會不會好,決定的是本身的疾病,而不是氣管造口術喔!
支氣管鏡輔助經皮氣管造口術
全民健保給付重症病患在加護病房接受氣管造口術。本院的內科加護病房與亞急性呼吸病房,均可在病床邊,利用支氣管鏡為病人執行經皮氣管造口術。相較於傳統外科手術方式,支氣管鏡輔助下的經皮氣管造口術,可在加護病房監測病患的生命徵象,不需轉送到開刀房,不但減少轉送的風險,並且傷口小,恢復也快。這對一般需要做氣管造口的病患來說,是個不錯的安排。
必要時做氣管造口,可改善病況
柯文哲醫師說:「園丁不能改變春夏秋冬,只是讓花草在四季之間開得燦爛一些。同樣的,醫師也無法改變生老病死,只是讓人在生老病死之間活得快樂一些、舒服一些而已。」生病不是我們願意的,但若遇到了,需要醫療團隊和病患一同面對。長期仰賴呼吸器或是需要維持氣道暢通的患者,在適當時機改成氣管造口,免於長期放置氣管內管的不適與傷害,是提升生活品質和改善病況的必要手段。
資料來源 : 中國醫訊第158期




