News & Message
高度近視後患無窮 學齡前就要開始防治
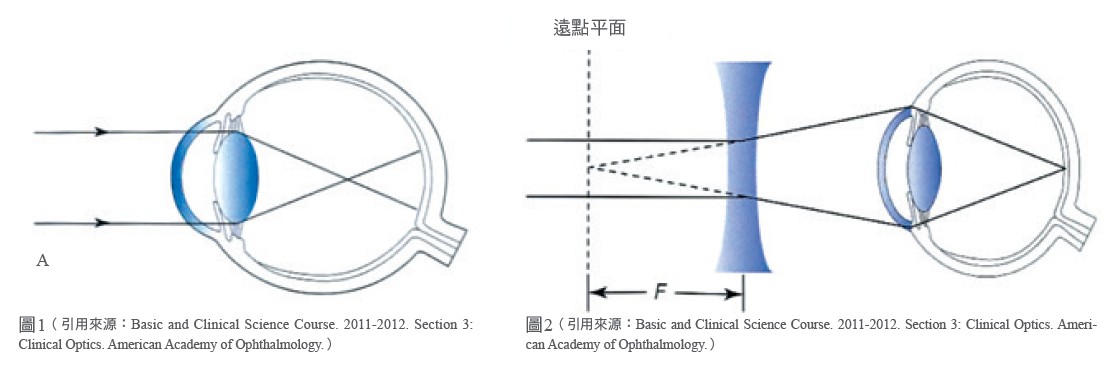
近視的定義是指來自無窮遠的平行光線進入放鬆的眼睛後,會在眼球內的視網膜前方聚焦成像(圖1),而近視矯正就是利用可以發散光線的凹透鏡,讓成像往後移到視網膜上,使能看得清楚(圖2)。高度近視則是指近視超過500度以上,依據國民健康署2010年學齡前兒童近視盛行率及臺灣地區6-18歲屈光狀況流行病學調查結果,幼兒園中班及幼兒園大班的近視盛行率分別為4.6%、7.1%,然後隨著年齡不斷升高,還沒上國中,已有2/3的學童近視。更糟糕的是,國小學童一旦有了近視,若不設法控制,度數每年大約會增加100度。
高度近視的成因
以光學理論而言,近視可分為屈光性近視及軸性近視。屈光性近視是因為角膜或水晶體的屈 光度太強,包括角膜屈光度過大、球型水晶體及水晶體核硬化。軸性近視則是眼軸太長造成的,一般學童及青少年的近視大多屬於此類。
目前認為高度近視的形成是多因性的,和遺傳及後天環境都有相關:
遺傳
許多文獻報告指出,如果雙親都有高度近視,子女比較容易近視,而且近視發生率會高於僅父親或母親有近視的人。基因研究顯示,近視有許多不同方式的遺傳型態,但到目前為止,還沒有一個染色體能完整地解釋所有的高度近視。
後天環境
較高的教育程度、長時間近距離工作、居住在城市、眼壓高、早產兒,都比較容易有高度近視。
高度近視的隱憂
高度近視可能產生的併發症如下:
周邊視網膜退化
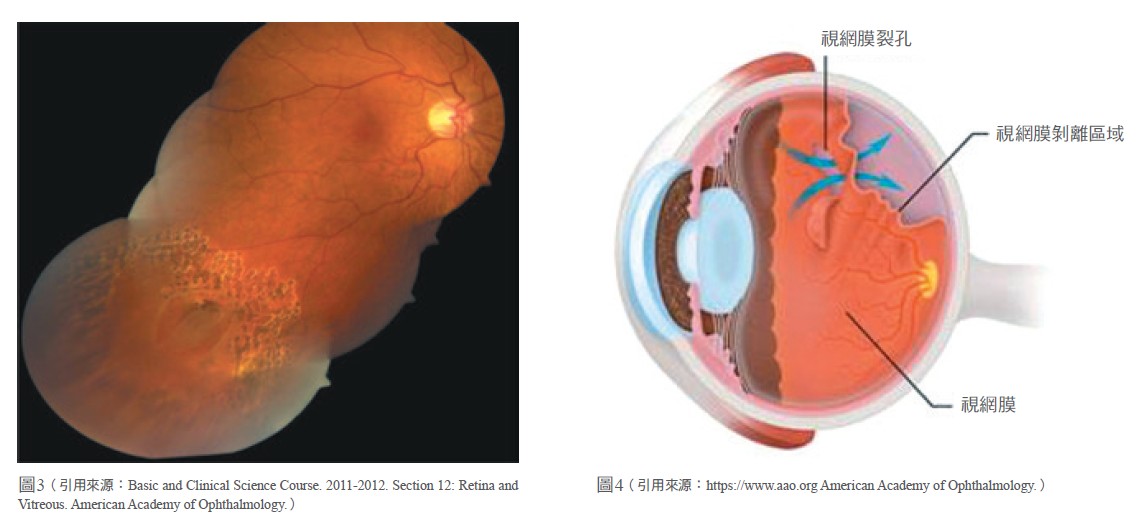
近視每增加100度,眼軸就會增長0.37mm,「長大」的眼球會增加視網膜的牽扯力而產生變薄甚至退化等症狀。周邊視網膜退化有很多種,其中以格子狀變性和視網膜剝離最有相關性,如果合併視網膜破洞就需要做周邊雷射光凝固術以預防視網膜剝離(圖3),這就和壁紙翹了一小角就應趕快釘回去才能防止整片掉下來是同樣的道理。
視網膜剝離
高度近視患者有1-3%會產生視網膜剝離(圖4),主要取決於兩個因素,一是周邊視網膜退化,二是玻璃體對視網膜的牽引力。症狀包括嚴重的飛蚊症,眼前會出現窗簾狀的飄動物,或是視野部分缺損,長時間的剝離則會造成感光細胞死亡而使視力嚴重下降甚至失明。
黃斑部病變
好發於近視超過1500度、眼軸長超過29mm、年齡45歲以上的病人。黃斑部位於視軸的中心區域,含有最多的感光細胞,若產生黃斑部病變,會嚴重影響中心視力。
青光眼
高度近視常併發青光眼,但並無特定的好發年齡及度數。眼軸增長而造成眼球構造改變,可能是引發青光眼的原因之一。
白內障
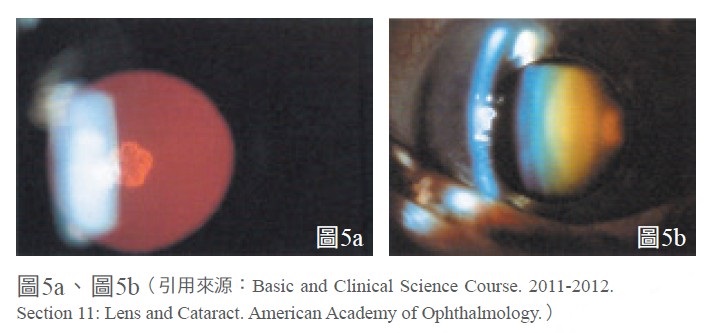
好發於有高度近視的中年患者,通常以後囊型及核性型為最常見(圖5a、圖5b),手術是唯一治療的方法。
預防近視.護眼6招
近視的預防及治療應儘早從學齡前開始,因為近視度數會隨著年齡而增加,若未妥善控制,之後可能演變成高度近視。臺大醫院所做的一項研究,對小學一年級至國中三年級學生持續追蹤8年,結果發現近視產生之後,平均每年會以75度至100度的速度增加。預防近視的方法主要和後天環境有關,國民健康署提出預防近視的護眼6招:
● 每日戶外活動2-3小時以上。
● 未滿2歲幼兒不看螢幕,2歲以上每日看螢幕的時間不要超過1小時。
● 用眼30分鐘,休息10分鐘,看書要與書本保持35-40公分的距離。
● 讀書時的光線要充足,坐姿要正確。
● 均衡飲食,天天5蔬果。
● 每年定期檢查視力1-2次。
控制近視度數的方法
近視一旦產生後,重點應放在如何預防度數快速增加,醫學上證實能有效控制度數的方法如下:
藥物治療
治療近視的藥物,目前以Atropine最有效(即長效型散瞳),而短效型散瞳並無控制近視度數增加的效果。有關Atropine可以抑制近視度數增加的理論非常多,可能的機轉包括使睫狀肌麻痺以放鬆調節痙攣及調節力,進而達到抑制近視度數的效果,以及調控鞏膜的生長因子,避免眼軸過度增長。但是長時間散瞳,可能會有畏光及寫作業看不清楚的副作用,所以有時需要調整濃度或是配合使用兒童近視控制鏡片。
角膜塑型術
角膜塑型術的原理是改變角膜弧度,讓視軸中心的光線成像在中心視網膜上,但周邊光線聚焦在視網膜前,以抑制眼軸長度的增加。其缺點在於夜晚睡眠時的配戴方式,會讓角膜處於缺氧狀態,容易帶給角膜負擔,所以使用上必須十分小心並長期追蹤,避免出現併發症。
充足的戶外活動
許多大型研究均指出,在戶外活動時間較長的小孩,近視盛行率低於戶外活動少的小孩,其確切機轉還在研究中。
資料來源 : 中國醫訊第188期



