News & Message
攝護腺癌 年長男性的夢魘
撰文.圖/中國醫藥大學附設醫院 泌尿部 謝博帆醫師、李聖偉醫師、張兆祥顧問
72歲的王伯伯因為小便漸漸變得有點困難,晚上也經常要起床上廁所,所以到泌尿科門診就醫,醫師做肛門指診發現攝護腺肥大,抽血檢查攝護腺特定抗原(Prostate specific antigen,簡稱PSA),數值高達25ng/ml(正常值為3ng/ml),因而建議做攝護腺切片檢查,檢查結果確定是攝護腺癌。
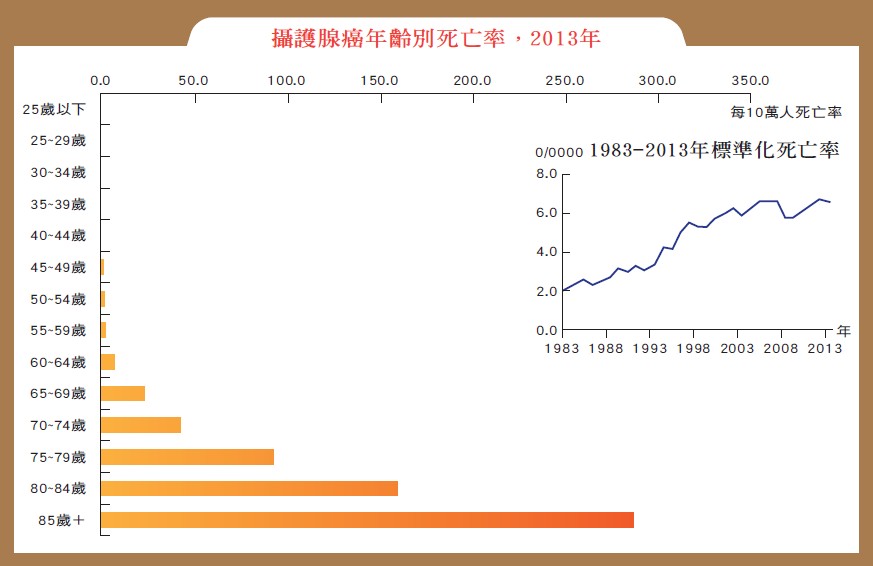 表1:國人攝護腺癌歷年死亡率(衛生福利部)
表1:國人攝護腺癌歷年死亡率(衛生福利部)
攝護腺癌的發生率與年齡成正比
攝護腺癌是男性最常見的癌症之一,其發生與年齡有關,年齡越大,發生率越高。不同種族之間亦有差異,國人的攝護腺癌發生率雖然沒有歐美地區那麼高,但近幾年卻有逐年增加的趨勢。根據衛生福利部的統計資料,臺灣的攝護腺癌標準化死亡率,1983年是每10萬人有2.1人,2013年已上升至6.6 人,升幅高達11.4%(表1)。到了2016年,攝護腺癌更位居國人十大癌症死亡率的第6 名。
什麼是攝護腺?
攝護腺又稱為前列腺,是男性生殖系統特有的器官。其功能包含調控尿液與精液的排出、分泌精液幫助精蟲提升活力,以及分泌睪固酮等。
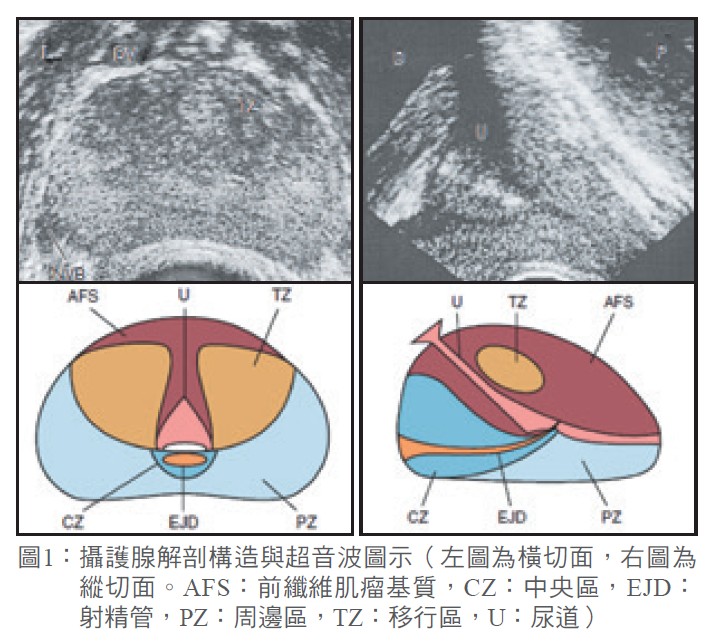
攝護腺於膀胱出口下方、直腸前方,包覆著尿道。依解剖構造可分為周邊區、移行區、中央區、前纖維肌瘤基質等(圖1),約70%的攝護腺癌發生於周邊區。
攝護腺癌的原因
攝護腺的發生原因目前尚未完全明瞭,已知可能的原因包括:
●老化:年齡越大,得到攝護腺癌的風險越高。
●種族:歐美國家的發生率較亞洲國家高,尤其非裔美國人的發生率最高。
●飲食及環境:例如高油脂的西方飲食。
●遺傳:若血親曾罹患攝護腺癌,自己會有較高的機率得到攝護腺癌。
攝護腺癌的症狀
早期的攝護腺癌通常沒有什麼特別症狀。有些患者可能會因為類似攝護腺肥大的症狀而就醫,例如小便變細而無力、尿流速度變慢、日間頻尿、晚上睡著後還會醒來小便等等。當攝護腺癌侵犯至儲精囊,會出現帶血的精液或射精疼痛。若攝護腺癌轉移至骨骼,會引起骨骼疼痛、病理性骨折,甚至壓迫脊椎而產生下肢癱瘓等神經方面的症狀。
攝護腺癌的診斷
肛門指診
醫師將手指伸入患者的直腸內,觸摸攝護腺以檢查有無硬塊或表面不規則等情形。
血液檢查
攝護腺特定抗原(PSA)是攝護腺上皮細胞分泌的一種醣蛋白,若癌細胞破壞基底層,則會造成血液中的PSA濃度上升。惟要注意除了攝護腺癌之外,攝護腺肥大、泌尿道感染、射精、騎乘腳踏車等,也可能使PSA上升。一般而言,正常PSA值為3ng/ml,一旦 PSA值異常升高,就應接受進一步的檢查。另外,若PSA小於3ng/ml,但指診異常或每年上升幅度大於0.35ng/ml,仍須考慮做切片檢查。
攝護腺超音波與切片檢查
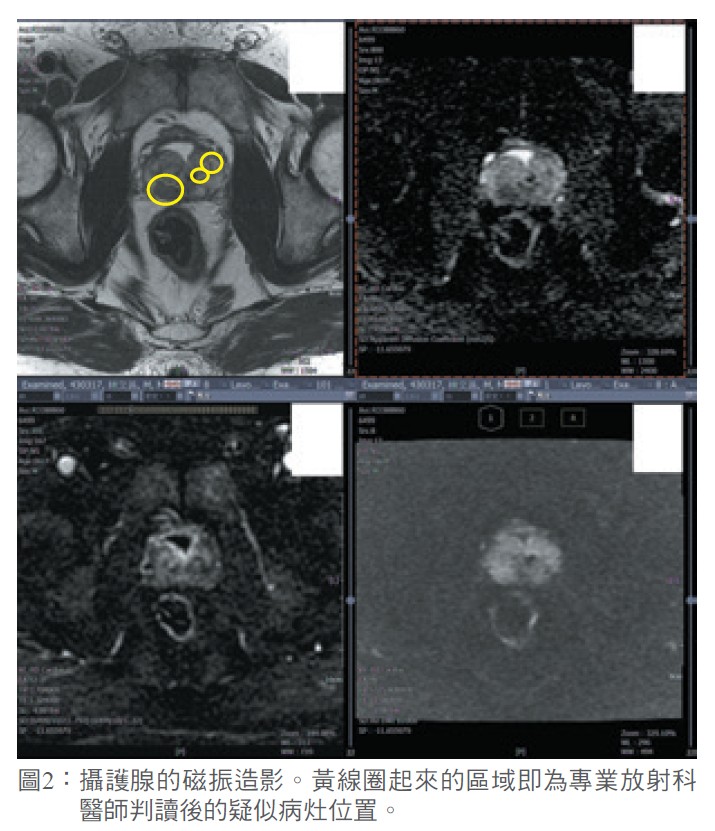
經直腸超音波可檢查攝護腺的體積,並協助進行攝護腺穿刺切片。一般會做12針的切片,再送病理化驗以判斷有無癌症病灶。惟須注意攝護腺切片屬於侵入性檢查,有出血及感染等風險。根據文獻報告及本院經驗,在切片前可檢測攝護腺健康指數(Prostate Health Index,PHI)以減少不必要的切片風險。此外,利用磁振造影(MRI)導引切片,經由受過專業訓練的放射科或泌尿科醫師判讀,更能提升攝護腺癌診斷的準確度。 (圖2)
電腦斷層攝影、磁振造影、骨骼掃瞄
可協助判斷腫瘤是否已轉移至淋巴結或其他器官。
攝護腺癌的治療
一般而言,攝護腺癌的治療可分成下列幾種:
不具臨床意義的攝護腺癌
腫瘤細胞分化良好(代表相對不惡性)、格里森分數(Gleason score)6分以下、體積小的腫瘤,生長速度緩慢且幾乎不會轉移或致命,採取積極追蹤即可。
侷限型攝護腺癌
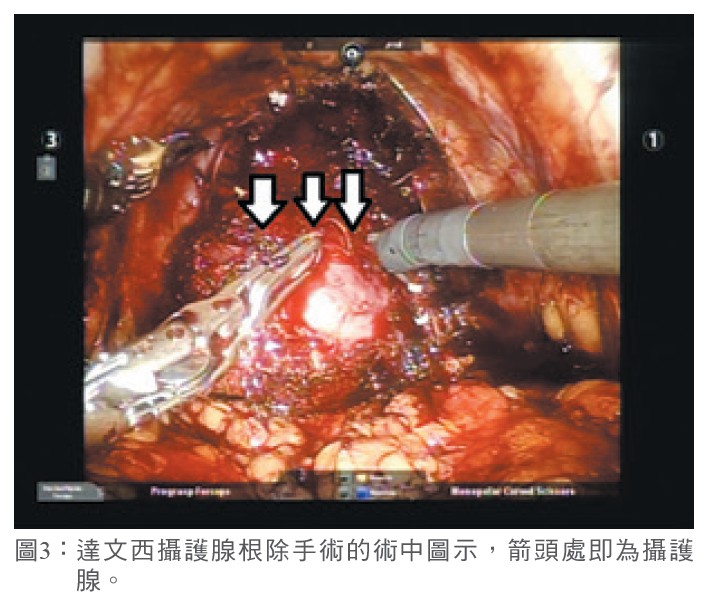
對於身體狀況良好,且預期餘命在10年以上的患者,建議做攝護腺根除手術,目前8成以上的病人皆接受達文西攝護腺根除手術(圖3)。健康狀況不適合手術者,可進行放射線治療。
局部侵犯型攝護腺癌
主要的兩類治療方式仍是攝護腺根除手 術或放射線治療輔以荷爾蒙治療,但腫瘤復 發風險較高,需密切追蹤,常以多種方式合 併治療,可達到最好的效果。
轉移性攝護腺癌
主要靠荷爾蒙治療(藥物或睪丸切除手術)或輔以化學治療。另外,近年有許多新一代荷爾蒙藥物的發明,例如阿比特龍(Abiraterone)、安可坦(Enzalutamide)等,給晚期攝護腺癌患者更多生機,不僅能延長壽命,也能提高生活品質。
醫師的叮嚀
隨著臺灣進入高齡化社會,攝護腺癌對國人健康的威脅與日俱增。男性到了50歲以上,每年都應該接受例行性的肛門指診與攝護腺特定抗原(PSA) 檢查。另有攝護腺健康指數(PHI)與 磁振造影(MRI)等檢查,可大幅提升診斷的準確率,避免不必要的切片與手術,年紀太大、有其他合併症或低風險的攝護腺癌患者,也可循此途徑積極追蹤。切記,攝護腺癌唯有早期診斷早期治療,才能得到最佳預後。
參考資料:
1.Campbell Walsh Urology 10th edition
2.(NCCN Guidelines®) Prostate Cancer Early Detection. Version 2, 2017
3.行政院衛生福利部統計處
資料來源 : 中國醫訊第177期



